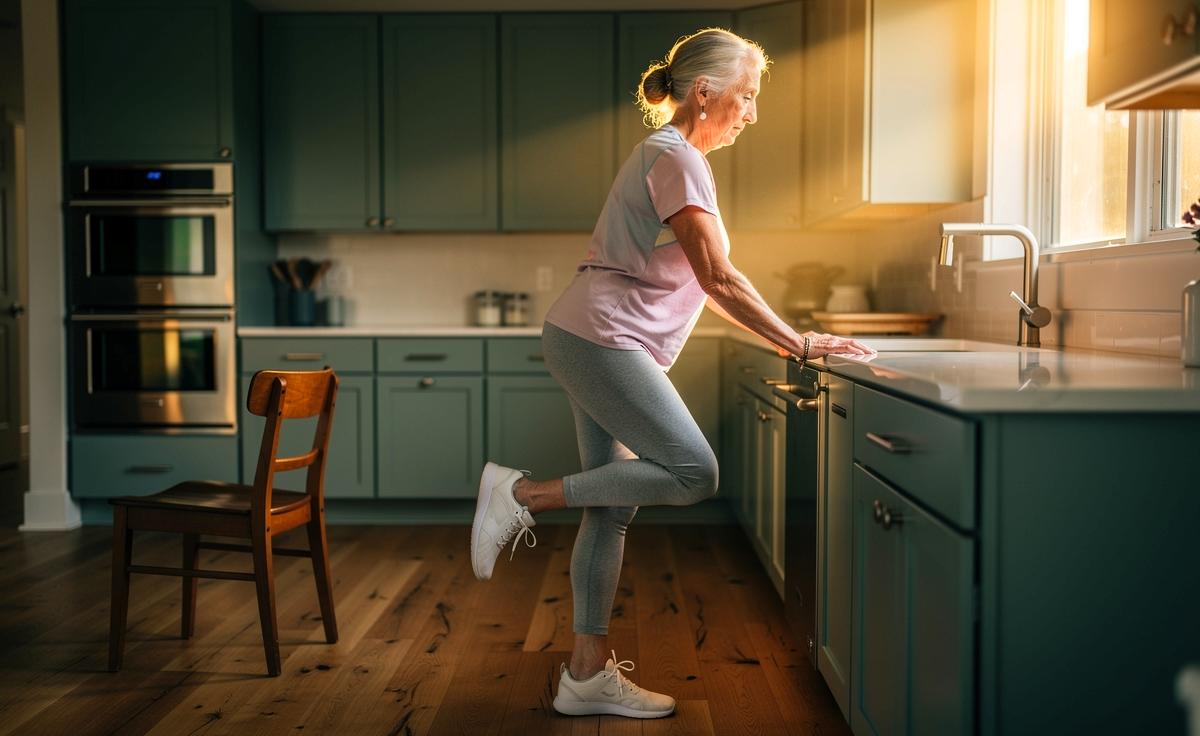Zusammengefasst
- ⚖️ Einbeinstand ab 66 verbessert Gleichgewichtsfähigkeit und Gangstabilität, reduziert das Sturzrisiko und stärkt Propriozeption, vestibuläres System sowie Hüft- und Rumpfmuskulatur.
- 🛡️ Sichere Durchführung: stabile Stütze, rutschfester Untergrund, Blick fixieren; Start mit 10–20 s je Seite, 3–4 Sätze täglich, ruhig atmen und bei Schwindel abbrechen.
- 🚀 Progressionen & Varianten: Haltezeit erhöhen, Stützkontakt verringern, Arm-/Kopfpositionen variieren; Augen schließen nur mit Stütze; Balance-Pad erst nach sicherem Fundament; 5–7 Tage/Woche, 2–5 Min/Seite.
- 📊 Fortschritt messen mit Timed Up and Go, Berg Balance Scale und 4‑m‑Gehgeschwindigkeit; Haltezeit und Stützkontakt dokumentieren; alle 4–6 Wochen prüfen.
- 🤝 Professionelle Begleitung bei Risiken einbinden: Physiotherapie für Technik und Progression, Hausarzt/Geriater für Medikationscheck und Screenings; Wohnraumanpassung ergänzt die Sturzprävention.
Warum sich der Einbeinstand ab 66 für sicheres Gehen und weniger Stürze lohnt
Der Einbeinstand stärkt die Gangstabilität und senkt das Sturzrisiko mit kleinem Zeitaufwand. Er überträgt sich direkt auf Alltagssituationen wie Anziehen, Bordsteine oder Treppen. Die Übung fordert die posturale Kontrolle, aktiviert Hüftabduktoren und Rumpf und verbessert die Reaktionsfähigkeit bei kleinen Ausgleichsbewegungen. Durch die Stimulation von Propriozeption und vestibulärem System steigt die Balancekompetenz, was das sichere Gehen unterstützt. Besonders für Senior:innen ab 66 Jahren ist dieser Reiz wertvoll, weil Geschwindigkeit und Stabilität im Gangbild häufig nachlassen. Regelmäßiges Training bewirkt messbare Fortschritte in wenigen Wochen und ergänzt eine umfassende Sturzprävention wirkungsvoll. Wer konsistent übt, profitiert spürbar im Alltag: flüssigere Schritte, weniger Festhalten und mehr Vertrauen in den eigenen Körper.
Gleichgewichtsfähigkeit steigt durch neuromuskuläre Mechanismen
Der Single-Leg Stance trainiert zentrale Gleichgewichtsregler: Tiefensensibilität in Fuß und Sprunggelenk, neuromuskuläre Koordination und das Gleichgewichtsorgan im Innenohr. Gleichzeitig arbeitet die Hüft- und Rumpfmuskulatur als Stabilisator gegen seitliches Wegkippen und Rotationsbewegungen. Diese Kombination verbessert die posturale Kontrolle und reduziert wackelige Korrekturschritte. Der Effekt zeigt sich besonders beim Richtungswechsel, beim Tragen von Einkaufstaschen und beim Aufstehen. Durch wiederholte Haltephasen lernt das Nervensystem, kleinere Störungen schneller zu erkennen und effizienter auszugleichen. Das Ergebnis: mehr Standfestigkeit und kontrollierteres Gehen ohne große Ermüdung.
Sturzrisiko sinkt und Mobilität im Alltag verbessert sich
Mehr Balance bedeutet weniger Straucheln, weniger Ausrutscher und geringere Fallgefahr. Verbesserte Gangstabilität wirkt präventiv gegen schwere Verletzungen wie Hüftfrakturen und unterstützt eine höhere Gehgeschwindigkeit, die mit Autonomie korreliert. Typische Risikosituationen profitieren besonders: nächtliche Wege zur Toilette, unebene Gehwege, Bordsteinkanten und das Greifen nach Gegenständen in Überkopfposition. Der Einbeinstand ist dafür ein einfacher, wirksamer Baustein innerhalb eines multimodalen Konzepts, das Krafttraining, Seh- und Hörchecks sowie Wohnraumsicherheit kombiniert. Schon kurze tägliche Einheiten summieren sich zu deutlichen Verbesserungen.
Einbeinstand sicher ausführen und sinnvoll dosieren
So funktioniert es sicher: stabil stehen, kurz halten, häufig wiederholen. Die Dosierung steigt über Zeit, nie zulasten der Sicherheit. Start mit aufrechtem Stand, neutralem Becken und sanft aktivem Core. Das freie Bein wird leicht angehoben, der Blick fixiert einen Punkt am Horizont. Anfangsdosis: 10–20 Sekunden je Seite, 3–4 Wiederholungen, täglich. Pausen kurzhalten, die Umgebung freiräumen, eine feste Stütze bereithalten. Feste, rutschfeste Schuhe oder barfuß mit Grip sind sinnvoll. Fortschritt entsteht über längere Haltezeiten, weniger Stützkontakt und gezielte Variationen – stets kontrolliert und ohne Eile.
Schritt-für-Schritt-Durchführung mit Sicherheitsregeln
Stellen Sie sich seitlich an eine stabile Stütze (Stuhllehne oder Arbeitsplatte), Standbein aufrichten, Brustbein anheben, Bauchspannung sanft aufbauen. Heben Sie den freien Fuß wenige Zentimeter, halten Sie Becken und Knie des Standbeins stabil und den Blick fixiert. Atmen Sie ruhig, spüren Sie den Druck unter Großzehenballen, Kleinzehenballen und Ferse. Halten Sie 10–30 Sekunden, setzen ab, wechseln die Seite, wiederholen 3–5 Sätze pro Seite. Abbrechen bei Schwindel, stechendem Schmerz oder Unsicherheit; für leichtere Varianten lassen Sie die Zehenspitze des freien Fußes den Boden berühren. Umgebung aufräumen, rutschfesten Untergrund wählen und keine hastigen Bewegungen ausführen.
Progressionen und Varianten für jeden Startpunkt
Steigern Sie die Schwierigkeit schrittweise: zuerst Haltezeit verlängern, dann die Stütze nur antippen, schließlich freihändig stehen. Variieren Sie Armpositionen (Hände an Hüfte, Arme seitlich), fügen Sie leichte Kopfbewegungen hinzu oder nutzen Sie ein Balance-Kissen nur, wenn der stabile Untergrund sicher beherrscht wird. Für mehr Aktivierung der Hüftmuskeln eignen sich Mini-Kniebeugen im Standbein oder kontrollierte Hüftabduktion. Dosierungsempfehlung: 5–7 Tage pro Woche, insgesamt 2–5 Minuten pro Seite, in kurzen Intervallen. Dokumentieren Sie Haltezeiten und Stützkontakt, um den Fortschritt sichtbar zu machen.
- Progression: längere Haltezeit, reduzierte Handauflage, freihändig
- Varianten: Augen schließen nur mit Stütze, Kopfneigung/Rotation, Armpositionen
- Kräftigung: Mini-Kniebeuge im Standbein, seitliches Ausstrecken des freien Beins
- Instabiler Untergrund: Balance-Pad erst nach sicherem Fundament einsetzen
- Steuerung: tägliche kurze Sets statt seltener langer Einheiten
Fortschritt objektiv messen und Training in Betreuung einbinden
Fortschritt wird sichtbar, wenn er gemessen wird. Standardisierte Tests und einfache Alltagsmetriken zeigen, ob das Training wirkt. Sinnvoll sind kurze Assessments wie der Timed Up and Go, die Berg Balance Scale und eine 4‑m‑Gehgeschwindigkeit. Ergänzend dienen maximale Haltezeit pro Seite, Anzahl der Absetzbewegungen und das subjektive Sicherheitsgefühl als praktikable Indikatoren. Messungen alle 4–6 Wochen schaffen Klarheit und motivieren, die Übungsroutine beizubehalten. Wer relevante Vorerkrankungen oder wiederholte Stürze hat, bindet Physiotherapie und Hausärztin/Hausarzt ein.
Standardisierte Assessments und alltagsnahe Kennzahlen nutzen
Kurze, valide Tests liefern ein klares Bild: Der Timed Up and Go erfasst Aufstehen, Gehen und Wenden in einem Wert; die Berg Balance Scale zeigt ein breites Gleichgewichtsprofil; die Gehgeschwindigkeit auf 4 Metern spiegelt funktionelle Reserve und Teilhabetempo. Ergänzend dokumentieren Haltezeit je Seite, Stützkontakt und subjektive Sicherheit den Trainingsverlauf. Diese Kombination verbindet klinische Aussagekraft mit alltagsnaher Relevanz und erleichtert die Zielanpassung.
| Instrument | Zweck | Durchführung | Interpretation |
|---|---|---|---|
| Timed Up and Go (TUG) | Mobilität & Sturzrisiko | Aufstehen, 3 m gehen, wenden, hinsetzen | Kürzere Zeit = besser; längere Zeiten deuten auf höheres Risiko |
| Berg Balance Scale | Umfassendes Balance-Profil | 14 Aufgaben, je 0–4 Punkte | Höherer Score = mehr Stabilität; Verlaufsmessung sinnvoll |
| 4‑m‑Gehgeschwindigkeit | Funktionelles Gehtempo | 4 m in normalem Tempo | Schneller = besser; langsamere Werte weisen auf erhöhtes Risiko |
Professionelle Begleitung bei Risiken und multimodaler Sturzprävention
Bei wiederholten Stürzen, starkem Schwindel, Polyneuropathie, frischen Operationen oder neuer, sedierender Medikation ist fachliche Abklärung ratsam. Physiotherapie optimiert Technik, dosiert Progression und kombiniert Balance mit Kraft- und Reaktionsübungen. Ärztliche Betreuung klärt Ursachen, prüft Medikamente, Seh- und Hörvermögen und berücksichtigt Vitamin‑D‑Status. Zusätzlich erhöhen Wohnraumanpassungen (gutes Licht, rutschfeste Flächen, entfernte Stolperfallen) und regelmäßiges Alltagstraining die Sicherheit. So entsteht ein tragfähiges, individuelles Programm zur Sturzprävention.
- Indikationen für Abklärung: rezente Stürze, deutlicher Schwindel, neurologische Ausfälle
- Physiotherapie: Technik-Feinschliff, progressives Gleichgewichtstraining, Übungsplan
- Hausärztin/Hausarzt: Medikationscheck, Screening von Sehen/Hören
- Umfeld: Licht verbessern, Teppiche sichern, Haltegriffe nachrüsten
FAQ
Kann der Einbeinstand barfuß, in Socken oder mit Schuhen durchgeführt werden?
Barfuß oder in festen, rutschfesten Schuhen ist der Grip hoch und die Propriozeption gut. Socken auf glatten Böden erhöhen das Risiko zu rutschen und sind ungeeignet. Entscheidend sind ein sicherer Untergrund, aufgeräumte Umgebung und eine erreichbare Stütze. Wer kalte Füße hat, nutzt rutschhemmende Socken mit Noppen oder stabile Trainingsschuhe. Sicherheit geht vor Varianz.
Welche Kontraindikationen sprechen gegen den sofortigen Start ohne Rücksprache?
Bei akutem Schwindel, kürzlichen Stürzen mit unklarer Ursache, frischen Frakturen oder Operationen sowie dekompensierten Herz‑Kreislauf‑Problemen ist ärztliche Abklärung sinnvoll. Neu aufgetretene Taubheit oder Schwäche in den Beinen, starke Blutdruckschwankungen oder sedierende Medikamente erhöhen das Risiko zusätzlich. Erst Ursachen klären, dann gezielt starten – idealerweise mit Anleitung.
Welche Umgebung ist ideal für das Training zu Hause?
Wählen Sie rutschfesten Boden, gute Beleuchtung und eine freigeräumte Fläche neben einer stabilen Stütze wie einer Küchenarbeitsplatte. Entfernen Sie lose Teppiche, Kabel und Gegenstände in Fußnähe. Planen Sie Zeiten ohne störende Haustiere oder Durchgangsverkehr. Legen Sie das Telefon außer Reichweite ab, um Ablenkungen zu vermeiden, und üben Sie ausgeruht.
Wie lässt sich der Einbeinstand mit Kraft- und Ausdauertraining kombinieren?
Kurze Balance‑Intervalle passen vor oder nach Spaziergängen, Ergometer‑Einheiten oder Kraftübungen. Sinnvoll sind Kombisets: Einbeinstand, anschließend Hüftabduktion am Standbein, dann Wadenheben. Zwei‑ bis dreimal pro Woche ergänzen 20–30 Minuten Krafttraining für Beine und Rumpf das Programm. Die Balance bleibt täglich kurz präsent, Kraft und Ausdauer bauen die Basis.
Wann sind erste Verbesserungen typischerweise spürbar?
Subjektiv steigt die Sicherheit oft nach 2–4 Wochen mit täglicher Praxis. Messbar zeigen sich längere Haltezeiten, flüssigeres Gehen und bessere TUG‑Werte nach 4–8 Wochen. Entscheidend sind Regelmäßigkeit und kleine, stetige Steigerungen. Das Fortschrittsjournal hilft, Erfolge sichtbar zu machen und die Motivation hochzuhalten.
Hat es Ihnen gefallen?4.5/5 (22)